Attacchi di panico: sintomi
L’uso di espressioni quali “attacchi di ansia”, “attacchi di panico”, “crisi d’ansia” è molto comune nel linguaggio quotidiano. Molte persone tendono ad usare tali espressioni per riferirsi a stati d’ansia di varia intensità, ma fortunatamente non sempre questi corrispondono ad un disturbo psicologico vero e proprio.
Un attacco di panico, da un punto di vista clinico, si caratterizza per l’insorgenza improvvisa di ansia e paura intense, che raggiungono il picco in pochi minuti e sono accompagnati da 4 o più dei seguenti sintomi: palpitazioni o tachicardia, sudorazione, tremori, sensazione di soffocamento, dolore o fitte al petto, nausea o disturbi addominali, sensazione di vertigine, di instabilità, di “testa leggera” o di svenimento, brividi o vampate di calore, parestesie (sensazione di torpore o di formicolio), derealizzazione (sensazione di irrealtà) o depersonalizzazione (essere distaccati da se stessi), paura di perdere il controllo o di impazzire, paura di morire (DSM-5).
Non tutti questi sintomi si presentano contemporaneamente e ciascuna persona può provare una combinazione di sintomi completamente diversa da un'altra.
Avere un attacco di panico almeno una volta nella vita è molto più frequente di quello che si crede.
Solo in alcune persone però si sviluppa un Disturbo di Panico, cioè una condizione in cui attacchi di panico inaspettati sono ricorrenti, sono accompagnati dalla paura che un altro attacco possa arrivare e da modificazioni del proprio comportamento per evitare che ciò avvenga (es. evitare sforzi fisici, evitare emozioni forti, come litigi e discussioni o vedere film paurosi ecc…). La frequenza e la gravità degli attacchi sono molto varie: alcune perone hanno attacchi quotidianamente (frequenti sono gli attacchi di panico notturni), altri una volta a settimana o anche meno.
Nella mia esperienza clinica, gli “attacchi d’ansia” costituiscono il disturbo per cui la maggior parte delle persone che chiede un consulto vuole iniziare un trattamento.
Attacchi di panico: cosa fare? Quando è il momento di chiedere aiuto.
Il primo attacco di panico in genere è molto traumatico perché l’individuo crede davvero di stare per morire (per un attacco cardiaco e per mancanza d’aria), impazzire (perdere il controllo) o svenire ed è per questo che quasi sempre si ricorre al pronto soccorso.
Così Paola, 32 anni, descrive il suo primo attacco di panico: “ero al mare, con la mia famiglia… mi sembrava che tutto andasse bene, mi sentivo persino insolitamente rilassata… Poi, all’improvviso, ho cominciato a sentire il battito cardiaco che accelerava sempre di più, vampate di calore, tremori e uno strano dolore al petto. Ho creduto che mi stesse per venire un infarto e ho attirato l’attenzione delle persone per avere aiuto. Ma quando la gente mi si è messa intorno e mi faceva domande la situazione è peggiorata e, a quel punto, ho pregato di chiamare un’ambulanza”. Dopo due giorni Paola ha un altro terribile attacco di panico e si rivolge nuovamente al pronto soccorso, sempre più convinta di avere un problema cardiaco. Qui la sottopongono ad una serie di esami e accertamenti sanitari che evidenziano il suo perfetto stato di salute. Solo a quel punto Paola si convince di avere un problema psicologico, decide di non lasciar passare altro tempo e chiede subito una consulenza psicologica.
La rapidità e l’efficacia di un trattamento psicoterapico sono tanto maggiori quanto prima si interviene. Molte persone commettono l’errore di pensare che gli attacchi di panico “se ne andranno da soli” e ritardano la richiesta. Magari si sforzano di nasconderlo agli altri per vergogna, ma questo contribuisce ad accrescere paure e convinzioni erronee. Il disturbo di panico, se non trattato, è cronico, anche se può avere lunghi periodi di quiescenza, come nel caso che descrivo di seguito:
Sara, 35 anni, aveva già sofferto di attacchi di panico, ma questi erano scomparsi spontaneamente e credeva di averli superati. Tuttavia, qualche mese fa, in un periodo particolarmente stressante per lei, gli attacchi sono ricomparsi. Inizialmente ha aspettato nella speranza che scomparissero ancora una volta e perché si ripeteva di poter farcela da sola; ma invece la frequenza è aumentata e la sua vita “è diventata un incubo”. Gli attacchi sono diventati quotidiani e Sara ha cambiato tutte le sue abitudini fino a diventare “prigioniera della sua casa”.
Sara infatti aveva iniziato a provare una forte ansia ogni volta che doveva affrontare certe situazioni (guidare la macchina, prendere l’autobus, andare al cinema, al supermercato, trovarsi in spazi vuoti ecc.) e per questo trovava ogni pretesto o scusa per evitarle, riducendo sempre di più la sua libertà. Quando queste occasioni le si proponevano Sara si chiedeva: “che faccio se mi sento male?”. Allora rinunciava ad uscire perché rimanere a casa la rassicurava, finché anche stare a casa da sola le è cominciato a pesare (“e se mi sento male e nessuno se ne accorge in tempo?”). A quel punto ha iniziato a dipendere dalla presenza di un’altra persona che potesse soccorrerla in caso di bisogno. Quando nessuno era disponibile a stare con lei fisicamente, cercava un contatto telefonico. Col passare del tempo però si è resa conto di non avere più una vita e ha iniziato a provare rabbia contro se stessa: “prima non ero così! Andavo dappertutto! Non avevo paura di niente… Sto rovinando anche la vita degli altri. Mi sento una stupida, incapace. Gli altri non hanno di questi problemi!”.
Questa condizione vissuta da Sara è definita “Agorafobia”, spesso è associata al Disturbo di Panico e rappresenta l’aspetto più invalidante. E’ in genere a questo punto che le persone si decidono a chiedere un aiuto specialistico, magari anche sotto la spinta di familiari e amici, proprio come è successo a Sara.
Nonostante il quadro clinico a questo punto dell’evoluzione del disturbo sia già serio, non è irreversibile. Il modello cognitivo-comportamentale fornisce un approccio psicoterapeutico a questo disturbo che ha fornito prove di efficacia, anche con i casi più gravi.
Attacchi di Panico: cura
In qualità di specialista in psicoterapia cognitivo-comportamentale, ai miei pazienti offro un trattamento basato sui principi di questo modello teorico, in cui credo fermamente e che mi ha portato ad ottenere successi terapeutici anche in pazienti con sintomi invalidanti.
Quali sono i passi di questo trattamento?
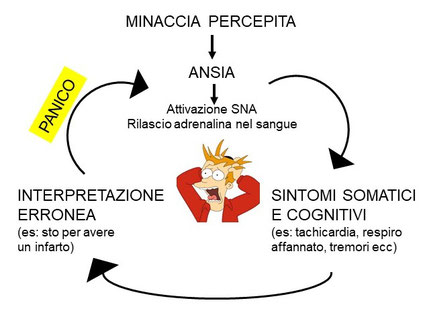
- PSICOEDUCAZIONE: una volta accertato che il disturbo non ha cause organiche (e in genere quando un paziente arriva nello studio dello psicologo ha già escluso la presenza di malattie organiche con l’aiuto di un medico), si ricostruisce col paziente cosa accade durante un suo attacco di panico tipico. Anche se i sintomi e i pensieri che il paziente sperimenta durante un attacco di panico variano da soggetto a soggetto, il meccanismo che conduce allo sviluppo del panico sono simili in tutti gli individui. L’immagine qui sotto illustra il circolo vizioso del panico (Clark, 1986): l'attacco di panico è la fase finale di una sequenza di eventi che si verifica in successione circolare: quando l'individuo si espone (o immagina di esporsi) ad una situazione in cui pensa di avere un attacco di panico (minaccia percepita) prova ansia (ansia anticipatoria). L'ansia è un'emozione che implica l'attivazione del sistema nervoso autonomo (SNA) e il rilascio di determinati ormoni (adrenalina), con conseguente comparsa di alcuni sintomi, come tachicardia, aumento della frequenza della respirazione ecc. (componenti del sistema di attacco/fuga dell'organismo); tutte variazioni che mettono naturalmente in grado l'organismo di fronteggiare un pericolo. In questo caso però il pericolo non è reale. Se, a questo punto, l'individuo interpreta in maniera erronea i sintomi, leggendoli come segnali di un imminente attacco cardiaco, di soffocamento o di uno svenimento, allora l'ansia iniziale diventa panico e i sintomi aumentano di intensità. Uno dei sintomi che compaiono più frequentemente quando si innesca un episodio di panico è l'iperventilazione (eccesso di respirazione). Benché l'iperventilazione porti a peggiorare i sintomi del panico, spaventi e non sia piacevole, non è pericolosa.
Lo scopo di ricostruire il proprio circolo vizioso del panico è quello di mostrare al paziente la natura psicogena dei sintomi e quanto essi siano innocui per la salute, per quanto spaventosi.
- RISTRUTTURAZIONE COGNITIVA: dopo aver costruito e condiviso con il paziente un modello cognitivo del panico individualizzato, si analizzano le convinzioni disfunzionali che lo inducono ad interpretare in maniera erronea e catastrofica i sintomi dell'ansia che si presentano nelle situazioni temute. Il paziente è aiutato a prendere consapevolezza dell'infondatezza delle sue assunzioni (es: ho un forte dolore al petto e quindi vuol dire che sto per avere un infarto) e dei meccanismi di mantenimento del sintomo, come l'attenzione selettiva (se si concentra l’attenzione su una parte del proprio corpo la nostra percezione del sintomo aumenta e così siamo indotti a credere che davvero ci sia qualcosa di pericoloso o che non va).
- INTERVENTI COMPORTAMENTALI:
A) Esposizioni alle situazioni temute (esposizione graduale). Il paziente è aiutato ad esporsi alle situazioni gradualmente più ansiogene per lui. In questo modo ha la possibilità di fare esperienza che le conseguenze temute di un eventuale attacco non si verificheranno, spezzando il circolo vizioso.
B) Tecniche di rilassamento (rilassamento muscolare progressivo / training autogeno), basate sul principio dell'impossibilità della coesistenza temporale di risposte tra loro antagoniste, come ansia e rilassamento (principio di "inibizione reciproca" di Wolpe, 1958).
C) Controllo dell'iperventilazione (Tecnica del respiro lento). Questa tecnica aiuta il paziente ad imparare a controllare il ritmo del proprio respiro. In questo modo, quando è necessario, il paziente diventa in grado di smettere di iperventilare, riducendo/eliminando i sintomi di un attacco d'ansia.
La durata di questo periodo di trattamento non è prevedibile e varia da paziente a paziente. Il suo obiettivo è quello di ridurre (o eliminare) la frequenza e l’intensità degli attacchi di panico, così da consentire al paziente di riprendere in mano la propria vita, acquisire un maggior senso di autoefficacia nella gestione del sintomo e migliorare l’umore. Il percorso però non finisce qui.
Attacchi di panico: cause scatenanti
Queste fasi appena illustrate non esauriscono il trattamento. A questo punto è possibile lavorare sulla vulnerabilità, cioè su cosa ha portato il paziente a sviluppare un disturbo psicologico.
Sia Paola che Sara hanno raggiunto rapidamente l’estinzione degli attacchi di panico (Paola in poche sedute, mentre Sara in circa due mesi). Entrambe hanno deciso di continuare a lavorare su se stesse per comprendere e modificare le loro fragilità.
Sebbene non sia possibile stabilire con esattezza quali siano le cause che conducano a sviluppare gli attacchi d’ansia, è possibile individuare dei fattori di rischio, come la familiarità, cioè la presenza di familiari che soffrono dello stesso disturbo. Inoltre, nonostante il primo attacco di panico compaia inaspettatamente (a ciel sereno), esso si manifesta quasi sempre durante un periodo in cui tensione e stress sono molto elevati.
Queste situazioni però non devono essere considerate come causali, ma come il contesto in cui si verifica uno scompenso, le cui origini possono essere anche molto lontane.
Nella maggior parte dei casi, in base alla mia esperienza, si tratta di persone con tendenza a negare e soffocare i propri bisogni in favore di quelli degli altri significativi. Diverse possono essere le motivazioni che spingono le persone a non esprimere i propri bisogni emotivi e materiali.
Paola, ad esempio, sin da piccola ha represso i suoi bisogni, desideri ed emozioni per paura che le persone a lei care potessero abbandonarla, rifiutarla o criticarla. Questo a sua volta era legato ad un’immagine di sé negativa, inadeguata e indegna di essere amata. Per questo motivo aveva assunto un atteggiamo di sottomissione nei confronti degli altri.
Sara invece aveva imparato a nascondere i suoi bisogni perché li riteneva sintomo di debolezza e non compatibili con l’immagine di sé come persona forte, autonoma e indipendente. Anche lei, come Paola, sopprimeva i suoi bisogni per far spazio a quelli dei suoi familiari, ma nel suo caso ciò era dovuto al fatto di percepire i membri della sua famiglia deboli e bisognosi delle sue cure.
In questa fase, la terapia mira a sviluppare consapevolezza e capacità di mettere in discussione i propri schemi e di sviluppare strategie cognitive e comportamentali più efficaci per rapportarsi agli altri.
L’obiettivo è quello di sviluppare relazioni in cui i rapporti sono più equilibrati, permettendo la libera espressione dei propri bisogni (assertività).
Scrivi commento